La osteocondrosis es una enfermedad recurrente crónica que ocurre en el contexto de la destrucción constante de las vértebras y los discos intervertebrales. Dependiendo de la localización de los vertebrados experimentando cambios degenerativos, distinguen entre el seno, la patología de Lumbosacralis, así como el cuello. Los principales síntomas de la osteocondrosis son el dolor, cuya gravedad aumenta durante el esfuerzo físico, la rigidez de los movimientos. En el cuadro clínico, a menudo hay signos vertebrales: dolores de cabeza, saltos en la presión arterial, una disminución de la agudeza visual y la audición.
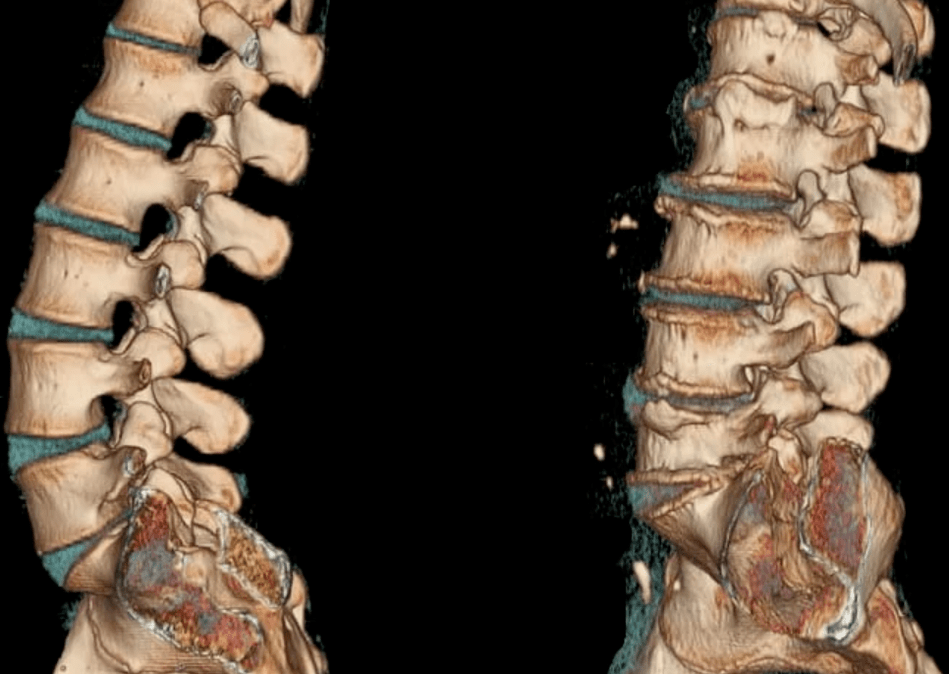
El diagnóstico se basa en los resultados de la investigación instrumental: radiografía, MRI, CT. En la terapia de la osteocondrosis, se utilizan medicamentos de varios grupos clínicos y farmacológicos. Para aumentar su eficiencia clínica, se llevan a cabo procedimientos fisioterapéuticos y de masaje. Uno de los principales métodos de terapia y prevención son los ejercicios de fisioterapia.
El mecanismo de desarrollo de la enfermedad
La patogénesis de la osteocondrosis se basa en la pérdida de pulposus por el núcleo de sus propiedades hidrofílicas. Esta estructura semi -líquido consiste en fibras y chaqueta de tejido conectivo. A medida que una persona crece, hay una disminución en el canal vascular en cada disco entre las vértebras. La ingesta de nutrientes en él ocurre difusamente, es decir, según el principio de nivelación espontánea de concentraciones. Esto explica la imposibilidad de la restauración completa de los tejidos cartilaginosos después de una lesión o un esfuerzo físico excesivo en la columna vertebral.
Los procesos de osteocondrosis agravan los cambios en el fondo hormonal y una dieta desequilibrada. La cantidad de nutrientes suficientes para su funcionamiento completo no ingresa al tejido del cartílago, lo que provoca los siguientes trastornos de su estructura y propiedades:
- La fuerza y la elasticidad se pierden;
- La forma, la consistencia y el cambio de configuración.
Los discos intervertebrales se aplanan y se forman grietas radiales en anillos fibrosos. Esto provoca una reducción en la distancia entre las vecebros vecinas. Poco a poco, los tejidos conectivos de los anillos y ligamentos fibrosos están involucrados en el proceso patológico. En respuesta a la descomposición de los tejidos, el sistema inmune comienza a producir inmunoglobulinas, lo que conduce a la inflamación aséptica y la formación de edema en la articulación de las articulaciones y los tejidos blandos ubicados cerca. Las cápsulas de las juntas se estiran, por lo que los discos intervertebrales dejan de fijar de manera confiable las vértebras. Y con la inestabilidad de los segmentos intervertebrales, aumenta la probabilidad de infracción de la raíz nerviosa o la exprimción de los vasos sanguíneos. Esto a menudo ocurre con osteocondrosis cervical y causa sus síntomas pronunciados.
Causas y factores provocadores
En el estado de los discos intervertebrales, el tono reducido de los músculos esqueléticos de la columna espinal afecta negativamente. El funcionamiento irracional y asimétrico de los músculos ocurre con una persona prolongada en una posición no fisiológica, por ejemplo, con una cabeza bajada mientras trabaja en la computadora. La destrucción de las telas cartilaginosas puede ser provocada por el uso constante de una bolsa pesada en un hombro, un sueño en un colchón suave y una almohada alta.
Los siguientes factores negativos externos e internos también aceleran la destrucción de los discos intervertebrales:
- trastornos endocrinos y metabólicos;
- patologías infecciosas, especialmente crónicas;
- lesiones espinales anteriores (fracturas de compresión, contusiones);
- hipotermia frecuente;
- La presencia de enfermedades sistémicas o degenerativas-distóficas, psoriásicas, artritis reumatoide, osteoartritis, osteoporosis.

Si una persona tiene malos hábitos, entonces está en riesgo. El fumar y el abuso del alcohol empeoran el estado de los vasos sanguíneos, conducen a una circulación sanguínea insuficiente y a la deficiencia de nutrientes en los tejidos de cartílago de los discos.
En presencia de pies planos o pie de club, el riesgo de desarrollar osteocondrosis de cualquier localización aumenta significativamente. Tales defectos congénitos o adquiridos se convierten en la razón para aumentar la carga en la columna debido a la imposibilidad de garantizar una depreciación adecuada con el soporte. El factor que predispone a la aparición de la patología es la obesidad.
Con la deposición de tejidos adiposos en varias partes del cuerpo, el apoyo al equilibrio es complicado, lo que conduce a los efectos de las cargas excesivas en las articulaciones intervertebrales.
Imagen clínica
La primera manifestación clínica de la osteocondrosis cervical, pecho o lumbar es el dolor de espalda. Durante las recaídas, se está impregnando, irradiando a la parte cercana del cuerpo. El más mínimo movimiento conduce a un aumento en la gravedad del síndrome del dolor. La respuesta de una persona es la adopción de una posición forzada en la que la intensidad de las sensaciones incómodas es mínima:
- Las personas con osteocondrosis cervical prefieren apartar no sus cabezas, sino todo el cuerpo;
- Con una patología del seno, una persona incluso tiene miedo de respirar, ya que esto se convierte en la causa del dolor agudo en la región torácica;
- Los pacientes con osteocondrosis lumbar son difíciles de sentarse, levantarse y irse debido a la infracción del nervio espinal.
La mayoría de los pacientes se quejan al médico sobre dolores constantes estúpidos y una sensación de restricción de movimientos en la mañana. Esto requiere un diagnóstico diferencial adicional para excluir la miositis (proceso inflamatorio en los músculos esqueléticos de la espalda) y osteoartritis. La razón de la aparición de dolores dolores es el estrés compensatorio del tejido muscular para estabilizar el segmento vertebral-motor afectado. El síndrome de dolor constante de la gravedad débil o media también se produce debido a un estiramiento significativo del disco intervertebral y el desarrollo de la inflamación aséptica.
Para la osteocondrosis de una determinada localización, los síntomas específicos son característicos. Por ejemplo, con la patología lumbar, la lumboyshialgia a menudo ocurre: un ataque del dolor en la parte baja de la espalda y la parte posterior del muslo. La osteocondrosis torácica se manifiesta clínicamente por los dolores viscerales en la región cardíaca, el hipocondrio derecho, el estómago, el entumecimiento, el aumento de la sensibilidad de la piel, el crujido en las vértebras. Pero los síntomas más pronunciados y diversos se distinguen por una patología que afecta los discos intervertebrales cervicales.
Como resultado del desplazamiento de las vértebras, la formación de osteofitos, la arteria vertebral se comprime, que alimenta las células del cerebro, lo que les proporciona oxígeno. Una persona sufre de violación de la coordinación de los movimientos, el ruido en los oídos, los dolores de cabeza, la hipertensión arterial.
¿Qué puede ser en ausencia de tratamiento?
La mayoría de las complicaciones de la osteocondrosis ocurren debido a la formación de hernia del disco intervertebral. Se forma cuando esta estructura vertebral se desplaza, lo que conduce a una ruptura del ligamento longitudinal posterior. El disco se vuelve aún más inestable, y parte de él sobresale en el canal cefalorraquídeo. Una hernia se considera una explosión si, en el proceso de su formación, junto con el disco, su núcleo del propósito penetra el canal.
Tal estado patológico de vertebrados predispone a la compresión de la médula espinal y el desarrollo de mielopatía discogénica. Clínicamente, se manifiesta en el letargo, las debilidades de algunos grupos musculares de las piernas o brazos, paresia, atrofia muscular, un cambio en los reflejos del tendón. También se pueden observar trastornos de vaciar la vejiga y (o) intestinos. Como resultado de la formación de hernia intervertebral, las arterias que alimentan la médula espinal se exprimen. Se forman áreas isquémicas, en las que se mataron todas las células nerviosas. El déficit neurológico de SO se produce: se violan los movimientos, la sensibilidad se reduce y Trothy está molesto.

Tácticas de tratamiento
La osteocondrosis no se presta para completar la cura, ya que hasta ahora los medicamentos aún no se han sintetizado, cuya ingesta ayudaría a restaurar discos intervertebrales dañados y vértebras. Pero los esquemas terapéuticos necesariamente incluyen condroprotectores: agentes sintomáticos de una acción lenta. La preferencia se da a los medicamentos con ingredientes de condroitina activos con sulfato y (o) sulfato de glucosamina (clorhidrato).
La efectividad clínica de estos medicamentos se confirma por los resultados de muchos años de investigación. Con el ingreso prolongado (de 3 meses a 2 años), se produce una regeneración parcial de tejidos cartilaginosos, así como otras estructuras de tejido conectivo: ligamentos, tendones, bournes. A medida que se acumulan en los discos intervertebrales de glucosamina y condroitina, comienzan a ejercer un efecto analgésico pronunciado, descongestionante y antiinflamatorio. Esto le permite reducir las dosis de AINE, glucocorticosteroides, relajantes musculares, reduciendo así la carga farmacológica en el cuerpo.
Los medicamentos para las articulaciones son ineficaces con el uso irregular o su uso para el tratamiento de la osteocondrosis de tercer grado, cuando se observa una destrucción significativa de los tejidos de cartílago.
Para eliminar los síntomas que generalmente ocurren con la osteocondrosis cervical o mama, los medicamentos se usan para mejorar la circulación sanguínea, los nootrópicos, un fármaco que mejora la microcirculación del laberinto utilizado para la patología del aparato vestibular.
Si es necesario, los antidepresivos, los anticonvulsivos se incluyen en los esquemas terapéuticos.
En el tratamiento de la osteocondrosis, se utilizan procedimientos fisioterapéuticos: terapia con UHF, magnetoterapia, terapia con láser. Reflexoterapia, masaje, terapia de ejercicio, hirudoterapia, natación, yoga se usan. Con la ineficacia del tratamiento conservador, se muestra al paciente una intervención quirúrgica. Las prácticas son practicadas por el disco, su reconstrucción láser o reemplazo del implante.


































